Була приблизно 7:30 ранку, коли наша група у складі 2 журналісток та 2 операторів прибула до другої львівської підстанції центру екстреної медичної допомоги. Ледь тримаючи свої повіки, ми спостерігали за тим, як медики у яскраво-червоних костюмах швидко пересуваються з місця на місце.
Читайте перше інтерв'ю Про пункти підтримки Дії, COVID-сертифікати й 1000 за вакцинацію: інтерв'ю з Мстиславом Баніком
Ми прийшли для того, аби побачити та відчути, як минає день працівника швидкої медичної допомоги. Перше, що нас здивувало – це паркінг з карет "швидкої", який складався повністю з нових машин. Але про це трохи згодом.
День у "швидкій" у відеоформаті
День у "швидкій": про проблеми екстреної допомоги, COVID-19 та що дратує медиків – дивіться відео
Почекавши хвилин 5, ми зустрілися з нашим "провідником" у світ екстреної медичної допомоги – лікарем з медицини невідкладних станів ЛОЦЕМЛ МК й за сумісництвом керівником авіамедиків Володимиром Ананєвичем. Він вже шостий рік працює у швидкій допомозі. Іншої професії уявити для себе не може – сказав, що ні за що не відмовив би себе 17-річного поступати у медичний. Він любить свою роботу за емоції, екстрим та можливість допомагати людям. На запитання, як він відпочиває після роботи, Володимир відповів, що готується до наступної. Ми вкотре зрозуміли, що знайшли істинного лікаря.
Лікар з медицини невідкладних станів та керівник авіамедиків Володимир Ананєвич / Фото 24 канал
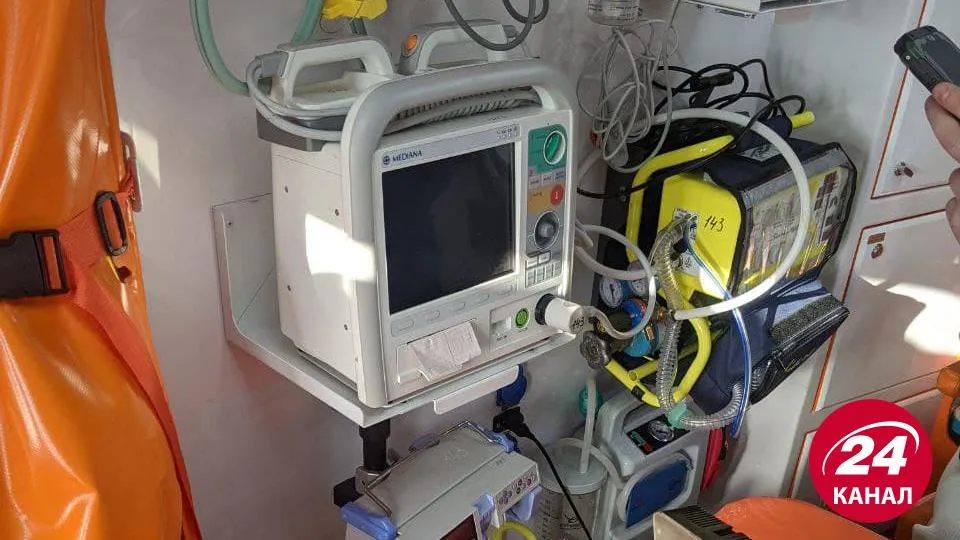
Ми зачекали, поки він та його напарник отримають необхідне обладнання та вирушили до карети. 143 бригада була в бойовій готовності – лікар Володимир Ананєвич, фельдшер Ігор Гнатів та водій Іван Мельник. Поки ми готували своє обладнання, нам провели короткий екскурс щодо карети "швидкої".
Обладнання карети екстреної допомоги
Реанімобіль класу С, який може перевозити пацієнтів без дихання. У салоні є монітор пацієнта, який дає можливість постійно моніторити артеріальний тиск та насиченість кисню в крові, дефібрилятор та ШВЛ-апарат Siare, завдяки якому можна перевозити пацієнтів в критичному стані.
Дефібрилятор (ліворуч) та ШВЛ-апарат (праворуч) / Фото Анастасія Кушпіт
Час рушати. Одна з журналісток сіла в кабіну водія замість фельдшера, решта – по своїх місцях. Водій запевнив, що ми йому не заважаємо, завів мотор та рушив до пункту базування бригади. В дорозі ми почали спілкуватися з Володимиром про те, як це – працювати у "швидкій".
Нюанси роботи "швидкої": як бригада розпочинає зміну, а диспетчер розподіляє виклики
Ми сьогодні ледь прокинулись, аби встигнути до вас. З чого починається ваш ранок і як ви заступаєте на зміну?
Я майже щодня прокидаюсь о 5 ранку – снідаю, приймаю душ та йду на роботу. Заступаючи на зміну, ми реєструємось в системі "Централь 103", вказуючи бригаду та борт, на якому працюємо. Потім ми отримуємо необхідне обладнання, наркотичні засоби та ліки. Препарати поповнює попередня бригада, яка закінчила нічне чергування. Після того, як ми все перевірили, приступаємо до чергування.
Володимир отримує препарати на початку зміни / Фото 24 канал
А які виклики надходять на "103" найчастіше?
Гіпертонічний криз, тому що люди не слідкують або не бажають слідкувати за своїм здоров'ям і не звертаються до сімейних лікарів. Потім вони звертаються до нас, як до останнього шансу на свій порятунок. Також через пандемію коронавірусу зараз багато пацієнтів з проблемами з диханням, часто бувають постраждалі внаслідок ДТП.
І інсульти – фактично кожного чергування у нас є виклик на інсульт або підозру на інсульт. Інфаркти дещо рідше, але трапляються.
Яким викликам дається найбільший пріоритет, а яким найменший?
Пріоритет надається критичним випадкам, тобто коли пацієнт перебуває у загрозливому для життя стані. Другий пріоритет – категорія "екстрені". Це коли немає прямої загрози життю, але є значна загроза для здоров'я пацієнта. А в таких випадках зволікання може поставити під загрозу життя.
Найменший пріоритет надається неекстреним випадкам, які, в принципі, не належать до нашої сфери. До прикладу, хронічні пацієнти або люди з гіпертонічною хворобою, які повинні регулярно приймати лікарські засоби, аби їхній стан не погіршувався.
За скільки часу карета "швидкої" повинна прибути на місце виклику?
Це залежить від класифікації виклику. Критичний виклик – до 10 хвилин, екстрений – до 20 хвилин. Ці два види викликів фактично належать до швидкої допомоги та медицини катастроф.
Цікаво, а що ви робите в тому випадку, якщо карета зламалася?
Повідомляємо центральну диспетчерську та відповідального лікаря. Натомість водій повідомляє гаражну службу, аби здійснити заміну борта. Та карета, яка зламалася, йде на ремонт. Бригаді можуть надати інший борт або зняти зі зміни, якщо немає запасних машин. Але це буває дуже рідко, тому що всі машини зараз 2020 і 2021 року – автопарк повністю оновлений.
Тим часом у машині дуже шумно і розмову перебиває гул сирен. Володимир зізнався, що так майже кожного ранку, оскільки потрібно оминати корки на дорогах. Паралельно продовжуємо дізнаватися про ставлення водіїв до машин "швидкої".
Чому важливо поступатися на дорозі екстреній медичній допомозі та чи існує покарання за хибні виклики
Чи часто вам поступаються водії на дорозі?
Зараз так. Водії стали більш освіченими та культурними, частіше пропускають дорогу для "швидких". Звичайно є й такі, що не пускають. Можливо, що це через неуважність. Буває, що водії відволікаються на ґаджети та не слідкують за ситуацією на дорогах.
Чи були випадки, коли через небажання водіїв поступитися бригада не встигала надавати допомогу?
Таке трапляється фактично кожного дня. Якщо це не наша бригада, то інша бригада. Але таке є. Останній летальний випадок через це був влітку – десь в серпні. Це був критичний випадок, оскільки пацієнт не дихав. Місто поділено на райони, в яких є різні підстанції. Виклик був в іншому кінці міста, але там усі машини були зайняті, тому викликали нашу бригаду. Трафік був сильний і через затори ми добиралися 18 хвилин. Смерть пацієнта перенести дуже важко, адже кожне людське життя – це сильна втрата.
Дуже шкода. А чи можете пригадати 3 найбільш екстрені випадки за час вашої роботи?
Ножове поранення в серце, ДТП з частковою ампутацією двох нижніх кінцівок і отруєння чадним газом – свідомість втратила вся сім'я з 4 людей. На жаль, людина з ножовим пораненням померла. Пацієнт прожив близько 2 годин після того, як ми його привезли. Він був у свідомості. Це була якась побутова сварка. Що трапилось точно, ми не знаємо.
У мене навіть від цих трьох історій мурашки по шкірі. Навіть не можу уявити, як це – звикати до таких випадків. А уявімо ситуацію – ви їдете на виклик, але бачите екстрену подію. До прикладу, ДТП. Чи можете ви самостійно відмовитись від попереднього виклику, що взагалі потрібно робити?
Якщо трапляється аварія, загальний алгоритм бригади – зупинитися і перевірити, чи потрібна комусь меддопомога. Якщо пошкоджені артерії, ми маємо зупинити кров, оскільки це пряма загроза життю людини. З власного прикладу – у нас була пацієнтка в мозковій комі, з інсультом, ми їхали на госпіталізацію і фактично в нас на очах відбулося мото-ДТП. Ми зупинилися та оглянули мотоцикліста. Оскільки в нього не було критичності й вже під'їжджала інша бригада, ми фактично передали його іншій бригаді.
У будь-якому випадку ми не можемо прийняти одночасно два критичних пацієнти, оскільки місце у нас тільки одне. Суть в тому, щоб переконатися, що немає загрози для життя постраждалих. Якщо загрози немає, пацієнти очікують наступного борта. Але ми маємо фізично передати людей наступному борту. Також ми можемо скоординувати диспетчерську, скільки на місці постраждалих, які у них травми, скільки потрібно бригад тощо.
Водій 143 бригади за роботою / Фото Анастасія Кушпіт, 24 канал
А скільки взагалі коштує 1 виклик швидкої допомоги й чи є покарання за хибні виклики?
Колись, ще у 2017 році, один виїзд бригади оцінювався в 700 – 800 гривень. Зараз я не володію такою інформацією.
Щодо хибних викликів – в Україні відсутня система покарань за хибні виклики і це одна з проблем нашого суспільства. І я не кажу про такі виклики, як "неправдиве замінування". Мовиться про непрофільні виклики. До прикладу, от в людини була гіпертензія – проблеми з тиском. Вона випила ліки, викликала "швидку" і не переміряла тиск. Ми приїхали, а тиск фактично відповідає нормі.
Варто знати Обережно, інсульт: основні симптоми та як надати першу допомогу
Як надавати першу допомогу до приїзду бригади
Що варто і не варто робити людям до приїзду бригади?
Це дуже "обширне" питання. Якщо коротко, то головне – потрібно переконатися у безпечності місця.
- Якщо місце безпечне, немає обірваних проводів, витоку газу тощо, то потрібно звернутися до людини, аби зрозуміти, чи реагує вона на звернення.
- Якщо реагує, то запитайте чи потребує вона допомоги. Якщо людина неконтактна, перевірте наявність пульсу та дихання.
- Якщо відчуваєте пульс і дихання, переверніть її у стабільне положення, аби людина не захлинулася блювотними масами.
- Якщо немає пульсу чи дихання, то кличте на допомогу, телефонуйте 103 та 112 і готуйтесь проводити серцево-легеневу реанімацію.
Чи часто люди надають першу допомогу до вашого приїзду і як цьому навчитися, аби не зашкодити?
В більшості випадків люди нічого не роблять та не надають першу допомогу. Ймовірно, це через страх або незнання. До слова, зараз Центр екстреної медичної допомоги розпочинає великий проєкт про навчання немедиків. Він буде називатися "Перший на місці пригоди". Курси будуть сертифіковані й погоджені Всеукраїнською радою реанімації, яка є представником Європейської ради реанімації.
Вже навіть відібрані люди, які будуть навчати. Деталі будуть повідомлені згодом, але ми запрошуємо всіх охочих. Проєкт розгорнеться по всій Львівській області.
Важливо Правила надання першої медичної допомоги, які має знати кожен
Чи часто бувають буйні пацієнти і як ви їх заспокоюєте?
Не часто. Це робота спеціалізованих бригад. Але інколи трапляється й з-поміж викликів для лінійної бригади. Єдиний спосіб заспокоїти – це розмовляти з пацієнтом та показати, що ви хочете йому допомогти та не хочете нашкодити. Цей досвід частково закладався в медінституті, частково в післядипломній освіті й в більшості на практиці.
А як ви потрапляєте на місце виклику до зачинених квартир?
Або є опікуни, які відчиняють, або ми очікуємо на суміжні служби (поліція, ДСНС). Але таке трапляється не часто, це поодинокі випадки. Одиноких людей є багато і вони зазвичай очікують приїзду "швидкої" – залишають відчинені двері або просять про допомогу у сусідів, тобто повністю виходять з цієї ситуації.
Тим часом ми вже добралися до пункту базування 143 бригади. У приміщенні зі старими стінами пахне медикаментами – не надто приємний запах для звичайних людей і цілком звичний для медичних працівників.
Бригада 143 прибула до пункту базування / Фото 24 канал
Зайшовши до кімнати медиків, ми побачили чистоту: побілені стіни, умивальник, 3 дивани, чайник та письмовий стіл. На вигляд затишно і все необхідне, що потрібно для відпочинку, є. Водій приліг, ми ж вирішили продовжити розмову та поговорити про COVID-19.
"Захворюваність висока": лікар "швидкої" про коронавірус
Як змінилася робота швидкої допомоги після початку пандемії COVID-19?
Стало набагато більше викликів, оскільки з'явилось нове для нас захворювання. Захворюваність висока, як і будь-де у світі в нас зросла навантаженість як і на окрему бригаду, так і на всю систему охорони здоров'я. Багато людей потребують кисневої підтримки. Таких людей ми госпіталізуємо до кисневих точок.
Коли був найскладніший період?
Особисто для мене, оскільки я зараз більше часу на аеромедичній бригаді, під час другої хвилі. Тоді було більше навантаження і більше перевезень у складі бригади медицини катастроф.
Напевно, було скрутно в плані забезпечення?
В нас було повністю все забезпечено. І засоби індивідуального захисту, і апарати ШВЛ, і потокове забезпечення кисню. Як вдень, так і вночі. Медицина катастроф працює добу, не зміняючись. Тому все було забезпечено.
Нині у більшості регіонах України "червона зона"? Чи відчуваєте ви її на собі?
Більше оцю зональність можна було відчувати у 2020 році – весна і літо, коли були проблеми з доїздами, не працював громадський транспорт, ми добиралися своїми транспортними засобами. Зараз вже більш налагоджена система, то спокійніше. Були моменти, коли в лікарні закінчувався кисень. Тоді ми перевозили кисень між лікарнями. То було влітку 2020 року.
Зараз основні COVID-лікарні мають налагоджені кисневі станції й кисневу розводку до кожного пацієнта. А персонал лікарні вже не боїться ковіду і знає, яку допомогу надавати. Головне, щоб люди розуміли свій стан і вчасно зверталися. І не зверталися, коли просто температура і сатурація 98, тому що вони обтяжують медичну систему. Є люди, в яких сатурація 80 і їх треба на кисневу точку.
Варто знати Коли викликати швидку при коронавірусі: чіткий перелік симптомів
До речі, а дані про сатурацію з фітнес-браслетів є показанням для виклику "швидкої"?
Не можу відповісти на питання чисто з технічної сторони. Є прилади, які сертифіковані для визначення сатурації. І навіть вони можуть давати різний результат. Але показники з браслета не є показами до госпіталізації. Можна звернутися до сімейного лікаря, аби він поміряв сатурацію. Оцінивши стан пацієнта, він прийме рішення про госпіталізацію.
Як медики ставляться до вакцинації та чи підтримують обов'язкові щеплення на роботі
Особисте, але важливе питання. Як ви ставитеся до вакцинації проти коронавірусу?
Вакцинація проти коронавірусу нічим не відрізняється від всіх інших вакцинацій. Це загальна практика, яка в медицині вже друге століття і допомогла боротися з важкими хворобами або контролювати їх. Ті хвороби, які вирували в минулі століття, вже або повністю вилікувані, або контрольовані. Так само вакцинація проти COVID-19. Це не гарантія того, що ви не захворієте. Це гарантія того, що ви легше перенесете захворювання.
Щеплення планують зробити обов'язковими й для медичного персоналу. Чи підтримуєте ви це рішення?
Так, підтримую. Медичні працівники – це люди, які в групі ризику та постійно контактують з великою кількістю людей. Немає гарантії, що серед цієї когорти людей не буде хворого. До речі, більшість медиків вже і так вакциновані. У відсотках не можу сказати кількість невакцинованих по Центру, але в медицині катастроф та в аеромедичній службі у нас всі вакциновані. Медиків не зобов'язують, вони самі вакцинуються.
Чим більше людина дотична до медицини, тим більше вона стикається з цією хворобою і бачить, в що вона може вилитись. Я думаю, що тоді людина приймає логічне рішення – вакцинуватися, захистити себе і своїх рідних. Наприклад, мої батьки вакциновані. Обоє.
Чи справді серед госпіталізованих з COVID-19 багато невакцинованих
Скільки приблизно невакцинованих серед тих, кого ви госпіталізуєте?
Всі, кого особисто я забирав на госпіталізацію з ковідом, невакциновані. Загальна статистика, я думаю, так і тримається – 95 – 97% є невакциновані. І якщо врахувати куплені сертифікати, ми ж не можемо перевірити, чи справді вакцинована людина. Ми орієнтуємося на чесність та порядність людей.
Що б ви сказали невакцинованим українцям?
Вакцинуйтеся. Так, це заїжджена тема, але вакцинація збільшує ваші шанси не потрапити в реанімацію та на апарат ШВЛ. Особливо люди, які мають хронічні захворювання – вони мали б самі розуміти, наскільки це критично для них.
Тих, хто вагається, легше переконати, ніж тих, хто категорично проти. Думаю, пояснюючи природу вакцинації, люди почнуть розуміти.
Запитали те ж саме у напарника Володимира – фельдшера Ігоря Гнатіва. І він лише підтвердив цю інформацію:
Здебільшого серед госпіталізованих – невакциновані. Ті, хто не вірять в коронавірус або в вакцинацію.
Фельдшер Ігор Гнатів / Фото 24 канал
Постійно стикаємося з такими людьми, які проти вакцинації, так звані антивакцинатори. Здебільшого люди просто не розуміють, що таке вакцина, вони не розуміють, що їм вводять. Насправді нічого поганого тут немає. Принцип COVID-вакцин такий самий, як і у будь-яких інших вакцин. Тобто вводиться ослаблений або вбитий збудник – таким чином виробляється імунітет. На жаль, зараз ефективного лікування коронавірусу поки що немає, тому це єдиний вихід – тільки вакцинація.
Очікуючи на виклик, ми встигли обговорити все – від сенсу життя до політики. Зрозуміли, що у журналістів та медиків багато спільного – ми мало спимо, п'ємо багато кави та однаково не толерантні до "антивакцинаторів". Але якщо ми лише описуємо історії, медики переживають їх щодня. Тож вмовили фельдшера Ігоря розповісти деякі з них на камеру:
Отримали виклик до жіночки. Скаржилась на серце, що в неї болі за грудиною. Температури немає. Приїхали. Жінка бліда, задихається. Ми її обстежили, зробили кардіограму, поміряли тиск. З серцем все добре. Виявляється, що вона вже тиждень кашляє. Ми її послухали й поміряли сатурацію – занижена, 80. В неї пневмонія. Але вона в коронавірус не вірить.
Навіть після того, як її госпіталізували, їй зробили тест і він підтвердився, вона все одно доводила, що вона не хвора на коронавірус і його не існує. Як склалася її доля, я не знаю. Ми госпіталізовуємо, а далі залежить вже від лікаря приймального відділення. Ми тільки можемо уточнити, куди госпіталізовувати. Мало місць і все в ручному режимі. Ми мусимо дзвонити до відповідального лікаря міста і питати де приймуть пацієнта. Бо є лікарні, де всі місця забиті, а є лікарні, де є ще вільні місця.
Сподіваюсь, що навіть якщо вона й не повірила в COVID-19, то з нею зараз усе добре. До речі, цікаво, які ви чули найбезглуздіші теорії змови про вакцину?
Люди розказують, що це все Білл Гейтс, що будуть магнітитись монети, тому що там чіп, що це мітка диявола, що це якісь ГМО-препарати нам вводять. Нещодавно я чув, що над нами проводять експерименти. Це все фейки. Так, можливо ці вакцини випробовували й не довго, але на це просто не було часу. Нам потрібно всім щепитися і якнайшвидше виробити колективний імунітет.
Чудернацькі історії з непрофільних викликів
Також медики вкотре поскаржилися на непрофільні виклики. Виявляється, екстрену медичну допомогу викликають навіть під час менструального болю. Хоч для того, аби втамувати біль, достатньо випити знеболювальне. Що і пропонують медики пацієнткам по приїзду.
Ігор пригадав ще одну показову історію про непрофільні виклики:
Ми приїхали на виклик у клуб, дівчина жалілася на біль у серці. Приїжджаємо, все нормально. Питаємо, як у вас серце болить. Каже: "Болить тільки тоді, коли сміюся"…
Медик запропонував дівчині не сміятись. Вкотре наголосимо, що якщо ви відчуваєте проблеми зі здоров'ям, але вашому стану зараз нічого не загрожує – зверніться до сімейного лікаря. Швидка медична допомога лише для екстрених та критичних станів.
Лікар та фельдшер "швидкої" діляться історіями з журналістами / Фото 24 канал
Тим часом нам нарешті прийшов виклик. Все відбулось дуже швидко – вжух, і медики вже мчаться до машини. Не надто розуміючи, як все відбувається, ми постарались не відставати. У нас майже вийшло.
Водій доставив медиків до пункту призначення орієнтовно за 10 хвилин. Пацієнтом виявився чоловік – його опитали, запросили до салону та оглянули. Стан пацієнта не відповідав госпіталізації. Ми повернулися на пункт базування у старому складі й вирішили трішки поспілкуватися з водієм Іваном Мельником. У цій сфері він працює вже 14 рік.
Водій "швидкої" про особливості своєї роботи
У вас дуже важлива робота, оскільки від вашої швидкості фактично залежать життя пацієнтів. Де навчилися так "ганяти"?
Я працюю шофером з армії. Це вже ціле життя. Багато років працював на легкових машинах, пішов на "швидку" – задоволений. Колектив дружній і приємний.
Водій "швидкої" Іван Мельник / Фото 24 канал
Для водіїв важливий здоровий сон. Який робочий графік у вас?
Робота з 8 до 8. Кількість роботи залежить від викликів. Коли є багато, коли мало. Якщо з ночі, то на другий день відпочиваємо. Ми працюємо день, ніч і 2 дні відпочиваємо. Таких вихідних, як субота, неділя чи якесь свято, то немає. Відпустку беру щорічно у травні, бо їду на село – то на цвинтар потрібно, то на город, садимо грядки з жінкою.
Чи пам'ятаєте свій перший виклик або якісь особливі випадки?
Легких викликів немає. Літо – осінь нормально, а зимою важче, адже потрібно прогріти машину. А необхідно прибути чим швидше, аби врятувати людину.
А як вас пропускають на дорогах?
На дорогах вже більш-менш нормально пропускають. Якби не сирена та мигалки, то пропускали б менше. А так стараються. Лікарі що можуть, то роблять. Всякі є виклики, така наша робота.
До теми Що робити, якщо швидка допомога відмовляється приїжджати: поради юриста
"Технічно ми добре забезпечені": особисті питання лікарю "швидкої"
Прийнявши декілька викликів та перекусивши, медики змогли виділити нам ще трохи часу. Розмістившись у салоні карети "швидкої", вирішили розпитати у Володимира про його особисте ставлення до роботи.
Ви пам'ятаєте, коли у вас на зміні вперше помер пацієнт? Як це було і коли ви навчилися правильно реагувати на такі випадки?
Прямо у нас на зміні це буває досить рідко взагалі. Приблизно пам'ятаю, які це були обставини, але це була не зовсім наша частина роботи, бо ми вже "здали" пацієнта. Там була клінічна смерть, реанімація, відновлення і в реанімації пацієнт знову помер.
Неможливо навчитися реагувати на такі випадки. Ви маєте якось частково з цим змиритися. В принципі навчитися того, що є смерть – неможливо.
Можливо, можете пригадати найважчий для вас випадок?
Є певні виклики, які є складні по своїй природі, по своїй суті. Але щоб сказати, що якийсь з них найскладніший – ні. Вони всі по-своєму складні, по-різному складні. З тих, що я найкраще пам'ятаю – це було ножове поранення в серце. Це один найбільш екстремальних станів для нас для нас і для пацієнта. Ми розуміли критичність його стану, що чекає чекає нас і що чекає його. Так само приймалися рішення про його госпіталізацію, про шляхи, як можна його забрати, перенести, покласти, яка медикаментозна терапія і так далі.
Пам'ятаю, ви згадували про цього пацієнта й раніше, що він прожив декілька годин… А що найскладніше у вашій роботі, якщо не враховувати такі трагічні історії?
Найскладніше у моїй роботі деколи буває приймати рішення, коли ми не маємо повної історії хвороби пацієнта, наприклад коли пацієнт без свідомості. Тоді ми не можемо зібрати всю необхідну інформацію, ми не можемо знати всі показники, які є наразі у цього пацієнта. А від цього залежить та чи інша тактика лікування. У цьому, мабуть, найважче.
Що найбільше дратує медиків та лікарів бригад та що вони хотіли б змінити у своїй роботі
В кожної роботи є свої "недоліки". Якщо не секрет, що вас найбільше дратує у вашій роботі?
Непрофільні виклики. Наприклад, коли людина викликає "швидку" для того, щоб просто під'їхати, як таксі. Це забирає наш час, час в когось з пацієнтів, які дійсно перебувають в критичному стані.
Ходила чутка, що пацієнти будуть змушені платити за непрофільні та неекстрені випадки. Чи чули ви про це і як до цього ставитесь?
Як проєкт це є – воно ходить "вищими кабінетами", але наразі жодних кроків не робиться у цьому напрямку. Хотілося б, щоб так було. Люди мають усвідомлювати відповідальність за свої дії. За кордоном це буденність, це практика. Тобто люди думають, чи викликати "швидку", чи дешевше просто заїхати на приймальний покій своєю машиною.
Так, є стани, коли потрібно викликати карету. Це безумовно. Але є стани, коли можна впоратися за допомогою сімейного лікаря чи самостійно звернувшись на приймальний покій.
Чи доводилось вам рятувати життя поза роботою?
Так. До речі, доволі часто. От ми їхали у відпустку, трапилося ДТП. Ми вийшли, надали допомогу, оглянули пацієнтів, перемотали, використали автомобільну аптечку. А коли дочекалися приїзду бригади, то передали їм повідомлення.
Також було, що сусіди чи знайомі зверталися до мене по невідкладних станах в неробочий час. Доводилося допомагати. Тому я завжди маю кілька катетерів з собою. Мене це не дратує, це певною мірою мотивує і завжди тримає в тонусі.
Володимир Ананєвич / Фото 24 канал
Яка у середньому ваша заробітна плата? Ви вважаєте, медикам достатньо платять в Україні?
Зараз зарплата медиків в Україні перебуває на критично низькому рівні. У нас в Центрі зараз дещо краща ситуація з зарплатою, але це коштом ковідних доплат. За той час, що є ковідні доплати, людям стало трохи легше. Але знову ж таки, зараз НСЗУ вже не фінансує екстрену службу COVID-19 і, відповідно, ці доплати вже падають. НСЗУ платить за пролікований випадок у стаціонарі. А нам немає фінансування з квітня місяця. В нашому Центрі ще поки є доплати завдяки зекономленим коштам, але це питання місяця-двох. Максимум до кінця року, сподіваємося.
Тобто ми повертаємося до тих зарплат, які були в доковідний період, але за ці два роки ціни значно зросли.
Довідка: Згідно з даними МОЗ, станом на липень 2020 року водій швидкої отримував 3,8 – 4,2 тисячі гривень на місяць, диспетчер – до 6 тисяч гривень, лікар – до 7 тисяч гринвень, фельдшер – 4 – 6 тисяч гривень.
Тим часом дані НСЗУ свідчать, що у першій половині 2021 року середня заробітна плата у цій сфері значно зросла. Середньомісячні витрати на оплату праці екстреної медичної допомоги за перший квартал 2021 року склали: майже 30 тисяч гривень – лікарям, 25 тисяч гривень – середньому медичному персоналу і понад 12 тисяч гривень – молодшому медперсоналу. Під дописом розгорівся скандал – медичні працівники масово заявили, що статистика неправдива.
А змінилось щось після медичної реформи?
Взагалі тема зарплат болюча в медицині, тому що, наприклад, ми мали ковідні доплати. Але знаю й випадки в стаціонарі, коли люди не мали доплати, працюючи з ковідом. Зараз, коли є медична реформа, по своїй суті вона зроблена на 50%. Тобто "первинка" пророблена, а "вторинка" залишилися поза реформою. Вони отримують гроші ті, які колись і отримували. Тобто це реальна ситуація, коли лікар-хірург може отримувати 5 200 грн. Ставка лікаря другої категорії – 5 200 гривень.
Система екстреної медичної допомоги не належить ні до першого, ні до другого рівня. Ми окремий вид допомоги та йдемо окремо. Є позитивні моменти в тому, що йде більше надходження, оскільки нам доплачують, наприклад, за правильність госпіталізацій інсультів/інфарктів у профільні лікарні, де може бути надана спеціалізована допомога. Це великий плюс не тільки нам, але й пацієнтам.
Є й аеромедична евакуація, яка також націлена на те, щоб госпіталізувати пацієнтів з віддалених районів у спеціалізовані лікарні, де їм буде надана допомога у відповідне терапевтичне вікно (тобто час, коли ця допомога буде найбільш дієва і коли вона матиме максимальний ефект – людина буде не тільки жива, але ще й з мінімальною інвалідизацією). Якщо говорити про інсульт, вона не буде прикута до ліжка і зможе самостійно себе обслуговувати, буде менше навантаження на оточуючих і якість життя від цього дуже залежить.
До 2025 року обіцяють 3 види бригад. Серед них повинні бути парамедики. Чим вони відрізняються від звичайних?
Вже навіть цього року у Львівській області вже були випускники зі спеціальності "парамедик". Вони працевлаштовані в Центрі. Вони навчалися на базі Тернопільського медичного університету. Але там інший курс та тривалість навчання. Це спеціальний факультет. Детальніше вже не можу вам сказати.
Якби була така можливість, що б ви хотіли змінити у своїй роботі?
Зробити якомога менше непрофільних викликів, покращити матеріальне забезпечення (технічне у нас хороше) та впроваджувати новітні засоби, оскільки це технічні нюанси надання допомоги. Я беру участь в різних семінарах, конференціях, де проходять всі новинки, вони актуальні й західний світ вже користується цим у своєму повсякденному житті. До нас воно ще не зовсім дійшло, його нема на закупівлях, його ще навіть не активно використовують на стаціонарах, не кажучи вже про догоспітальний етап.
Ваша робота безумовно важка фізично та морально, але веселі моменти напевне теж бувають? Можете пригадати якісь веселі чи навіть смішні?
Не те, що смішне, але підіймає настрій, коли здійснюєш реанімацію і в тебе під руками починає битися серце. Веселі, радісні моменти – це коли ти знаєш подальшу долю свого пацієнта, знаєш, що завдяки правильності та швидкості надання допомоги він вийшов зі стаціонару своїми ногами. Також для мене нормально радіти за успіхи колег, коли знаєш, що сусідня бригада зараз має успішно проведену реанімацію, наприклад.
Авторка проєкту – заступниця головної редакторки сайту Анастасія Зазуляк.